Spirometria: Vyšetrenie, hodnoty a všetko, čo potrebujete vedieť

Die Spirometrie ist ein einfacher und sicherer Test, der die Funktion Ihrer Lunge mithilfe eines speziellen Geräts, genannt Spirometer, misst. Dieser Test kann schwerwiegende Lungenerkrankungen wie Asthma, COPD oder chronische Bronchitis bereits in frühen Stadien erkennen, wenn die Behandlung am wirksamsten ist. Der Patient sitzt einfach da und atmet in das Gerät, das das Volumen und die Strömungsgeschwindigkeit der Luft in der Lunge misst. Die Spirometrie-Ergebnisse werden anhand von Schlüsselwerten wie FVC, FEV1 und deren Verhältnis bewertet. Die Normalwerte variieren je nach Alter, Größe, Gewicht und Geschlecht des Patienten. Der Arzt vergleicht die gemessenen Werte mit den erwarteten Normen – Ergebnisse über 80 % gelten als normal. Die spirometrische Untersuchung ist für Erwachsene und Kinder ab 5 Jahren geeignet. Die Vorbereitung auf den Test ist minimal, der Patient sollte lediglich die Anweisungen des Arztes bezüglich Medikamenten und Rauchen befolgen. Der Preis für die Untersuchung ist erschwinglich und der Test ist in den meisten Lungenambulanzen verfügbar.
Schlüsselerkenntnisse
- Spirometrie ist ein nicht-invasiver Test, der die Lungenfunktion misst und Krankheiten wie Asthma oder COPD aufdecken kann
- Die Ergebnisse werden anhand der Werte FVC und FEV1 bewertet, wobei normale Werte über 80 % der erwarteten Normen liegen
- Der Test ist geeignet für Patienten ab 5 Jahren und erfordert keine aufwändige Vorbereitung
Was ist Spirometrie und wozu dient sie
Spirometrie ist eine grundlegende Lungenuntersuchung, bei der gemessen wird, wie gut die Lungen funktionieren. Ärzte verwenden einen Spirometer zur Messung des Luftvolumens und der Luftgeschwindigkeit beim Atmen.
Definition der Spirometrie
Spirometrie ist eine nicht-invasive Untersuchung, mit der die Funktion der Lungen geprüft wird. Es handelt sich um einen Standarddiagnosetest, den Ärzte verwenden, um die Atemfunktion zu bewerten. Die Untersuchung erfolgt mit einem Gerät namens Spirometer. Dieses Gerät erfasst, wie viel Luft der Patient ein- und ausatmen kann. Der Test misst drei Hauptparameter. Der erste ist das gesamte Luftvolumen (FVC), das der Patient nach einem tiefen Einatmen ausatmen kann. Der zweite ist das Luftvolumen (FEV1), das in der ersten Sekunde ausgeatmet wird. Der dritte Parameter ist die gesamte Ausatemgeschwindigkeit. Diese Messungen helfen Ärzten, die Lungenfunktion zu beurteilen und mögliche Probleme zu erkennen.
Wie funktioniert ein Spirometer
Ein Spirometer ist ein präzises Gerät, das den Luftstrom in und aus den Lungen misst. Der Patient atmet durch ein spezielles Mundstück, das mit dem Gerät verbunden ist. Eine Klemme wird auf die Nase gesetzt, damit der ganze Luftfluss nur durch den Mund erfolgt. Das Gerät zeichnet jeden Atemzug während der gesamten Untersuchung auf. Moderne Spirometer erzeugen Grafiken und Kurven, die die Messergebnisse darstellen. Diese Daten vergleicht der Arzt mit Normalwerten von Patienten ähnlichen Alters, Geschlechts und Körpergröße. Vital capacity ist einer der Schlüsselparameter, den das Spirometer misst. Es beschreibt das maximale Luftvolumen, das die Lungen fassen können.
Warum wird Spirometrie durchgeführt
Ärzte verordnen Spirometrie aus verschiedenen Gründen. Am häufigsten dient sie der Diagnostik von Lungenerkrankungen wie Asthma, COPD oder chronischer Bronchitis. Der Test hilft auch bei der Überwachung bereits bestehender Erkrankungen. Ärzte können prüfen, ob die Behandlung wirkt und der Zustand der Lungen sich verbessert. Spirometrie ist auch für Raucher nützlich. Sie hilft, frühe Zeichen einer Lungenschädigung zu erkennen, die durch das Rauchen entstehen können.
Typische Symptome, bei denen ein Arzt Spirometrie empfiehlt, umfassen chronischen Husten, Atemnot oder das Gefühl, nicht genug Luft zu bekommen. Der Test ist auch Teil der Vorsorgeuntersuchung für Risikogruppen.

Arten der spirometrischen Untersuchung
Spirometrische Untersuchungen lassen sich in drei Haupttypen nach Messmethode und Zweck unterscheiden. Dynamische Spirometrie misst schnelle Luftströmung, statische misst Lungenvolumen und die Bronchodilatationstest prüft die Reaktion auf Medikamente.
Dynamische Spirometrie (FVC‑Test)
Dynamische Spirometrie ist der am häufigsten verwendete Untersuchungsmodus. Der Patient macht eine maximale Einatmung und atmet dann so schnell und kräftig wie möglich aus. Der FVC-Test misst die forced vital capacity – das gesamte Luftvolumen, das der Patient ausatmen kann. Das Gerät erfasst auch FEV1, das Volumen der ersten ausgeatmeten Sekunde.
Ärzte verfolgen hauptsächlich:
- FVC – die vitale Kapazität
- FEV1 – Volumen der ersten Sekunde
- Verhältnis FEV1/FVC – zeigt Art der Störung
Der Test dauert nur wenige Minuten. Der Patient muss kooperieren und tief ein- und ausatmen. Die Ergebnisse zeigen, ob eine obstruktive oder restriktive Störung vorliegt.
Statische Spirometrie
Statische Spirometrie konzentriert sich auf das Lungenvolumen, nicht auf die Atemgeschwindigkeit.
Der Patient atmet ruhig in das Gerät. Der Arzt misst:
- Atemvolumen – normales Ein- und Ausatmen
- Inspiratorisches Reservevolumen – zusätzliches Luftvolumen bei tiefem Einatmen
- Exspiratorisches Reservevolumen – zusätzliches Volumen bei kräftigem Ausatmen
Dieser Test hilft, die Gesamtfunktion der Lungen zu beurteilen. Er ist nützlich für Patienten, die keine kräftigen Ausatmungen leisten können. Er liefert grundlegende Informationen über die Atemkapazität.
Spirometrie mit Bronchodilatationstest
Diese Untersuchung kombiniert eine gewöhnliche Spirometrie mit Medikamentengabe. Der Patient absolviert zuerst die Grundmessung, dann erhält er einen Bronchodilatator und der Test wird wiederholt. Das Medikament erweitert die Atemwege. Wenn sich die Werte verbessern, spricht das für eine reversible Obstruktion. Eine Verbesserung des FEV1 um 12 % oder mehr bestätigt Asthma. Der Test dauert etwa 30 Minuten. Zwischen den Messungen liegt eine Pause von 15–20 Minuten, damit das Medikament wirken kann. Die Untersuchung unterscheidet Asthma von COPD. Bei Asthma verbessern sich die Werte, bei COPD bleiben sie ähnlich. Sie hilft Ärzten, die passende Therapie festzulegen.
Vorbereitung auf die Spirometrie
Die richtige Vorbereitung auf die Spirometrie ist entscheidend für präzise Ergebnisse. Der Patient muss bestimmte Regeln bezüglich Essen, Trinken und Medikamenten vor dem Test einhalten.
Empfehlungen vor der Untersuchung
Der Patient sollte **mindestens 2 Stunden vor der Untersuchung** nichts essen oder trinken. Diese Pause ist wichtig für die korrekte Lungenfunktion während des Tests. Rauchen ist mindestens 2 Stunden vorher verboten. Zigaretten können die Messergebnisse beeinflussen. Der Arzt kann anordnen, bestimmte Medikamente vorübergehend abzusetzen, besonders Asthma‑Medikamente. **15 Minuten vor dem Test** sollte der Patient völlig ruhig sein. Es sind keine körperliche Aktivität oder Anstrengungen erlaubt. 6 Stunden vor der Untersuchung sollte auf anstrengende körperliche Aktivitäten verzichtet werden. Der Körper benötigt Zeit zur Erholung.
Was mitbringen und wie kleiden
Der Patient soll einen **Ausweis** und die Versicherungskarte mitbringen. Auch eine Liste aller eingenommenen Medikamente ist hilfreich. Die Kleidung sollte bequem und locker sein. Enge Kleidung kann das Atmen während des Tests erschweren. Frauen sollten Kleidung wählen, die freie Bewegung des Brustkorbs erlaubt. Eng sitzende BHs oder Blusen können die Ergebnisse verfälschen. Der Patient sollte keine starken Parfüme oder Kölnischwasser verwenden – intensive Düfte können die Atemwege reizen.
Ablauf des Tests
Die Untersuchung erfolgt im **Stehen und in ruhigem Zustand**. Der Patient erhält ein Mundstück, das er mit den Lippen sicher verschließt. Das medizinische Personal erklärt, wie der Patient in das Gerät atmen soll. Der Patient muss sich an die Anweisungen halten und darauf achten, dass keine Luft entweicht. Der Test misst, wie viel Luft der Patient nach einem tiefen Einatmen ausatmen kann. Ebenso wird die Ausatemgeschwindigkeit in einer Sekunde gemessen. Der gesamte Vorgang dauert etwa 15–30 Minuten. Der Test kann mehrfach wiederholt werden, um zuverlässige Werte zu erzielen. Nach Beendigung kann der Patient sofort zu gewohnten Aktivitäten zurückkehren – spezielle Maßnahmen sind danach nicht erforderlich.
Spirometrie bei Kindern
Bei Kindern ist Spirometrie ab etwa 6 Jahren möglich, wenn das Kind in der Lage ist, mitzuarbeiten und die Atemmanöver korrekt auszuführen. Die Untersuchung folgt spezifischen Regeln und Normwerten, die sich von denen bei Erwachsenen unterscheiden.
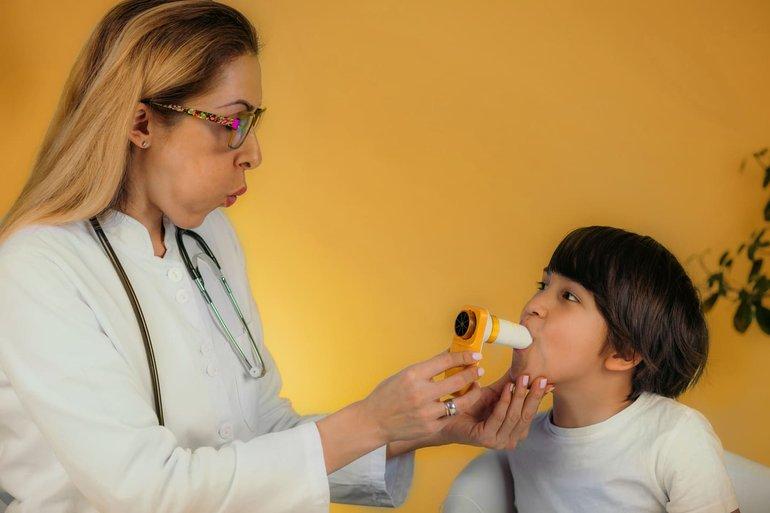
Unterschiede gegenüber Erwachsenen
Kinder brauchen mehr Zeit, um die Anweisungen zu verstehen und einzuüben. Ärzte müssen einfache Sprache verwenden und den Ablauf oft am Beispiel demonstrieren. Der kindgerechte Spirometer muss kleinere Mundstücke verwenden, passend zur Mundgröße des Kindes. Das Gerät enthält oft Spiele oder visuelle Hilfen, die das Kind motivieren, korrekt zu atmen. Die Untersuchung bei Kindern dauert länger als bei Erwachsenen. Es ist häufig nötig, Messungen mehrfach zu wiederholen (Messwiederholungen), bis das Kind den korrekten Ablauf verstanden hat. Die Kooperation des Kindes ist entscheidend für zuverlässige Ergebnisse. Daher wird empfohlen, den Test erst durchzuführen, wenn das Kind Anweisungen folgen kann.
Spezifische Empfehlungen für Kinder
Vor dem Test sollte ein Elternteil oder Betreuer im Raum anwesend sein, um dem Kind Sicherheit und Ruhe zu vermitteln. Das Kind sollte 2 Stunden vor der Untersuchung keine schwere Mahlzeit zu sich nehmen. Auch intensive körperliche Betätigung oder Spielen unmittelbar davor sollten vermieden werden. Der Arzt erklärt den Ablauf meist in spielerischer Form – z. B. mit Bildern oder Vergleichen wie „puste wie eine Geburtstagskerze“ oder „atme wie ein Ballon“. Das Kind übt zuerst das Atmen ohne Verbindung zum Gerät. Dieses Training ist entscheidend für ein erfolgreiches Messen. Während der Untersuchung trägt das Kind auf der Nase eine spezielle Klemme, die das Nasenatmen verhindert. Das Atmen erfolgt ausschließlich durch den Mund.
Interpretation der Werte bei Kindern
Normwerte bei Kindern unterscheiden sich nach Alter, Körpergröße und Geschlecht. Das Gerät berechnet automatisch die erwarteten Werte für das jeweilige Kind.
Für Kinder im Alter von 5–18 Jahren:
- FVC-Wert von 80 % oder mehr gilt als normal
- Weniger als 80 % gilt als abnorm
- FEV1/FVC-Verhältnis unter 85 % weist auf Probleme hin
Die Ergebnisse müssen vorsichtiger interpretiert werden als bei Erwachsenen. Der Arzt muss die Qualität der Mitwirkung des Kindes berücksichtigen. Abnorme Werte können auf Asthma hinweisen, das bei Kindern sehr häufig ist. Spirometrie hilft, die richtige Therapie festzulegen und ihre Wirksamkeit zu überwachen. Sind die Ergebnisse uneindeutig, kann die Untersuchung nach einigen Wochen oder Monaten wiederholt werden.
Ergebnisse und Spirometriewerte
Spirometrische Werte liefern Ärzten genaue Daten zur Lungenfunktion anhand von Schlüsselfaktoren wie FVC und FEV1. Normale Werte werden anhand von Alter, Körpergröße, Gewicht und Geschlecht des Patienten bestimmt – Werte über 80 % des erwarteten Niveaus gelten als gesund.
FVC und seine Bedeutung
FVC (Forced Vital Capacity) steht für das gesamte Luftvolumen, das ein Patient nach tiefem Einatmen ausatmen kann. Dieser Parameter zählt zu den wichtigsten Indikatoren der Spirometrie.
Normwerte für FVC variieren nach Alter:
Für Kinder (5–18 Jahre):
- 80 % und mehr = normal
- Weniger als 80 % = abnorm
Für Erwachsene:
- Wert auf oder über der unteren Normgrenze = normal
- Unterhalb der Normgrenze = abnorm
Reduzierte FVC-Werte können auf restriktive oder obstruktive Lungenerkrankungen hinweisen. Der Arzt muss zusätzliche Tests zur Diagnosestellung durchführen.
FEV1 – was die Lunge verrät
FEV1 (Forced Expiratory Volume in 1 second) misst das Luftvolumen, das ein Patient in der ersten Sekunde ausatmen kann. Dieser Parameter enthüllt die Schwere von Atemproblemen.
Bewertung der FEV1-Ergebnisse:
|
Prozentsätze des erwarteten Wertes |
Klassifizierung |
|
80 % und mehr |
Normal |
|
70–79 % |
Leicht normal |
|
60–69 % |
Leicht abnorm |
|
50–59 % |
Leicht bis stark abnorm |
|
35–49 % |
Stark abnorm |
|
Weniger als 35 % |
Sehr stark abnorm |
Niedrige FEV1-Werte deuten meist auf eine Obstruktion der Atemwege hin. Je niedriger der Wert, desto schwerwiegender ist das Lungenproblem. Dieser Wert orientiert sich an den GOLD-Kriterien (Global Initiative for Chronic Obstructive Lung Disease) für COPD.
Bewertung der Normalwerte
Spirometrische Normalwerte werden individuell berechnet. Der Arzt gibt Alter, Körpergröße, Gewicht und Geschlecht in das Gerät ein. Basierend darauf ermittelt das Gerät die erwarteten Normwerte. Gemessene Werte werden dann mit diesen Normwerten verglichen.
Verhältnis FEV1/FVC ist ein wichtiger Indikator:
- Erwachsene: unter 70 % weist auf obstruktive Erkrankung hin
- Kinder (5–18 Jahre): unter 85 % ist abnorm
Werte über 80 % des erwarteten Spiegels gelten allgemein als normal. Patienten mit chronischen Erkrankungen sollten ihre individuellen Trends beobachten.
PEF und weitere spirometrische Parameter
PEF (Peak Expiratory Flow) misst den maximalen Luftstrom während des Ausatmens. Dieser Parameter ist nützlich zur Überwachung von Asthma und anderen obstruktiven Erkrankungen.
IC (Inspiratory Capacity) bezeichnet das maximale Luftvolumen, das ein Patient einatmen kann. Zusammen mit TV (Tidal Volume) – dem Volumen bei normaler Atmung – ergibt sich ein vollständiges Bild der Lungenfunktion.
VC (Vital Capacity) misst das Luftvolumen zwischen maximaler Ein- und Ausatmung. Dieser Parameter hilft, verschiedene Arten von Lungenstörungen zu unterscheiden.
Alle diese Parameter werden gemeinsam bewertet. Der Arzt vergleicht gemessene Werte mit Normwerten und bestimmt das Vorliegen einer Erkrankung. Regelmäßige Messungen ermöglichen die Verfolgung des Krankheitsverlaufs und die Wirksamkeit der Therapie.
Wann ist Spirometrie sinnvoll und was kann sie aufdecken
Spirometrie wird bei Verdacht auf Lungenerkrankung und zur Kontrolle bekannter Erkrankungen der Atemwege verwendet. Der Test kann verschiedene Lungenprobleme aufzeigen und wird auch in besonderen Situationen angewandt, wie Schwangerschaft oder nach überstandener COVID‑19.
Häufigste Indikationen
Ärzte empfehlen Spirometrie bei bestimmten Symptomen. Patienten mit chronischem Husten, Atemnot oder Brustschmerzen sollten sich untersuchen lassen.
Wichtige Symptome für Spirometrie:
- Andauernder Husten über 8 Wochen
- Atemnot bei gewöhnlichen Tätigkeiten
- Pfeifende Atmung
- Druck oder Schmerz in der Brust
Ein Pneumologe kann Spirometrie auch präventiv empfehlen. Raucher und Personen, die Staub oder Chemikalien ausgesetzt sind, haben ein erhöhtes Risiko für Lungenerkrankungen. Der Test dient auch zur Therapiekontrolle. Patienten mit Asthma oder COPD wiederholen Spirometrie regelmäßig, um den Krankheitsverlauf zu überwachen.
Welche Erkrankungen deckt Spirometrie auf
Spirometrie differenziert hauptsächlich zwei Arten von Lungenerkrankungen: Obstruktive Erkrankungen, die die Atemwege verengen, und Restriktive Erkrankungen, die das Lungenvolumen reduzieren.
Obstruktive Erkrankungen:
- Bronchiales Asthma
- Chronisch obstruktive Lungenerkrankung (COPD)
- Chronische Bronchitis
- Emphysem
Restriktive Erkrankungen:
- Lungenfibrose
- Skoliose des Thorax
- Muskeldystrophie
- Lungenentzündungen
Der Test zeigt auch Mischformen. Manche Patienten weisen kombinierte Störungen der Durchgängigkeit und des Volumens auf. Spirometrie hilft, Asthma von COPD zu unterscheiden – eine differenzierte Diagnose ist entscheidend für die richtige Behandlung.
Besondere Situationen (Schwangerschaft, Sportler, nach COVID‑19)
Schwangerschaft erfordert bei Spirometrie besondere Vorsicht. Schwangere Frauen dürfen getestet werden, aber die Werte werden aufgrund körperlicher Veränderungen anders bewertet. Die Atmung ändert sich natürlicherweise während der Schwangerschaft. Die Gebärmutter drückt auf das Zwerchfell und hormonelle Veränderungen beeinflussen die Lungenfunktion. Sportler unterziehen sich oft Spirometrie zur Leistungsbewertung. Der Test kann auch belastungsinduziertes Asthma aufdecken, das viele aktive Menschen betrifft. Nach COVID‑19 ist Spirometrie bei langfristigen Atembeschwerden wichtig. Das Virus kann die Lungen schädigen und bleibende Funktionsänderungen bewirken. Patienten mit Long‑COVID berichten häufig über Atemnot und Müdigkeit. Spirometrie hilft, das Ausmaß der Lungenschädigung zu bestimmen und Rehabilitationsmaßnahmen zu planen.
Unübliche oder ungünstige Ergebnisse der Spirometrie
Ungünstige Spirometrieergebnisse bedeuten Werte unter 80 % der prognostizierten Norm oder unnatürliche Atemmuster. Solche Ergebnisse können auf verschiedene Lungenerkrankungen hinweisen und verlangen weitergehende ärztliche Abklärung.
Was bedeuten Abweichungen von der Norm
FEV1-Werte unter 80 % deuten auf Atemprobleme hin. Werte zwischen 70–79 % zeigen moderate Einschränkungen. Werte unter 50 % gelten als schwerwiegende Störung. FVC unter Norm kann auf restriktive Lungenerkrankungen hinweisen, bei denen sich die Lungen nicht vollständig entfalten können. Ein FEV1/FVC-Verhältnis unter 70 % bei Erwachsenen deutet auf obstruktive Erkrankung hin – die Atemwege sind verengt. Der Arzt vergleicht die Ergebnisse mit Normwerten für Alter, Körpergröße und Geschlecht. Jede Abweichung unter 80 % sollte Beachtung finden und weitere Abklärungen nach sich ziehen.
Mögliche Ursachen ungünstiger Ergebnisse
Obstruktive Erkrankungen wie Asthma und COPD führen zu verringertem FEV1 und Verhältnis. Die Atemwege sind durch Entzündung oder Krämpfe verengt. Restriktive Erkrankungen reduzieren FVC – Erkrankungen wie Lungenfibrose, Skoliose oder Muskelerkrankungen schränken die Dehnbarkeit der Lungen ein. Herzprobleme können die Ergebnisse beeinflussen. Patienten nach Herzinfarkt oder mit Herzleiden haben häufig schlechtere Werte. Neurologische Erkrankungen wie Schlaganfall beeinträchtigen die Atemsteuerung. Schwache Atemmuskeln senken sämtliche gemessenen Werte. Weitere Faktoren umfassen Hämoptysen, Lungeninfektionen oder unsachgemäße Atemtechnik während des Tests.
Weitere Schritte bei auffälligen Werten
Der Arzt kann einen Bronchodilatationstest verordnen. Der Patient erhält ein Medikament zur Erweiterung der Atemwege und der Test wird nach 15 Minuten wiederholt. Röntgen des Brustkorbs oder CT zeigt die Struktur der Lungen. Diese Untersuchungen können Tumoren, Entzündungen oder Narben aufdecken. Blutuntersuchungen können Entzündungen oder Sauerstoffmangel zeigen. Der Arzt kann arterielle Blutgasanalyse anordnen. Bei Verdacht auf schwere Erkrankungen überweist der Arzt den Patienten an einen Pneumologen. Der Spezialist führt genauere Untersuchungen durch. Kontrollspirometrien werden alle 3–6 Monate durchgeführt, um Veränderungen und Therapieeffekte zu verfolgen.
Kosten des Spirometers und Verfügbarkeit
Die Kosten für Spirometer variieren je nach Typ und Einsatzbereich – Heimgeräte kosten einige hundert Euro, während professionelle Geräte Tausende kosten. Untersuchungen sind in Krankenhäusern, Privatpraxen und spezialisierten Zentren verfügbar.
Preis für Geräte im medizinischen und privaten Bereich
Heimspirometer sind preislich günstiger und beginnen bei etwa 290 Euro. Diese Geräte sind geeignet für chronisch kranke Patienten und ermöglichen regelmäßiges Monitoring zu Hause. Professionelle Spirometer für Praxen sind teurer, aber für präzise Diagnostik notwendig. Die Investition rentiert sich bei vielen Untersuchungen.
Wo man Spirometrie durchführen lässt
Pneumologische Ambulanzen bieten umfassende Untersuchungen für 40–60 Euro an. Der Preis beinhaltet ärztliche Untersuchung, Spirometrie und Röntgenbefund. Spezialzentren wie Metflex in Nové Mesto nad Váhom bieten erweiterte Diagnostik. Zusätzlich zur Spirometrie bieten sie auch Spiroergometrie an. Sportmedizinische Ambulanzen führen Tests für Sportler durch. Die Preise variieren je nach Umfang der Untersuchungen. Die günstigsten Tests starten bei 9,90 Euro. Patienten können je nach Bedarf und Budget wählen.
Häufig gestellte Fragen
Spirometrische Untersuchungen werfen häufig Fragen auf über Testablauf, Normwerte und Vorbereitung. Patienten fragen oft nach Gerätepreisen, Besonderheiten bei Kindern und möglichen Ursachen für ungünstige Werte.
Wie läuft eine Spirometrieuntersuchung ab?
Der Patient sitzt vor einem Gerät namens Spirometer. Ein Mundstück wird in den Mund eingesetzt und mit den Lippen verschlossen. Der Arzt gibt Anweisungen für tiefes Einatmen und anschließend schnellen, vollständigen Ausatmen. Der Test wird mehrfach wiederholt, um exakte Messwerte zu erhalten. Die gesamte Untersuchung dauert etwa 15 bis 30 Minuten. Es handelt sich um eine schmerzfreie und nicht-invasive Methode, für die keine Injektionen oder Medikamente nötig sind.
Welche Werte gelten bei der Spirometrie als normal?
Normale Ergebnisse gelten ab 80 % des erwarteten Wertes. Das Gerät berechnet erwartete Werte basierend auf Alter, Körpergröße, Gewicht und Geschlecht des Patienten. FVC repräsentiert das gesamte Luftvolumen, das der Patient ausatmen kann. FEV1 misst das Luftvolumen, das in der ersten Sekunde ausgeatmet wird. Der Anteil FEV1/FVC sollte bei Erwachsenen über 70 % liegen. Bei Kindern im Alter von 5 bis 18 Jahren sollte er über 85 % liegen.
Was kostet ein Spirometer und wo kann man ihn kaufen?
Professionelle Spirometer für medizinische Einrichtungen kosten Tausende bis Zehntausende Euro. Der Preis hängt von der Genauigkeit und Ausstattung ab. Heimspirometer sind bereits für einige hundert Euro erhältlich. Man kann sie in Apotheken oder bei spezialisierten Anbietern medizinischer Geräte kaufen. Für präzise Diagnosen empfiehlt sich eine Untersuchung bei einem Arzt mit professionellem Gerät. Heimgeräte dienen eher zur Verlaufskontrolle bekannter Erkrankungen.
Wie sollte sich ein Kind auf die Spirometrie vorbereiten?
Ein Kind sollte mindestens eine Stunde vor der Untersuchung keine große Mahlzeit zu sich nehmen. Leichte Nahrung und Getränke sind erlaubt. Falls das Kind Asthma-Medikamente einnimmt, entscheidet der Arzt, ob sie vor dem Test pausieren sollen. Lockere Kleidung erleichtert das Atmen. Wichtig ist, dem Kind zu erklären, was passiert, um Nervosität zu vermeiden. Der Test ist möglich ab etwa 5 Jahren, wenn das Kind mitarbeiten kann.
Was alles kann Spirometrie aufzeigen?
Spirometrie kann obstruktive Erkrankungen wie Asthma, COPD oder Emphysem erkennen. Diese Erkrankungen schränken den Luftstrom in den Atemwegen ein. Der Test erkennt auch restriktive Störungen, die die Ausdehnungsfähigkeit der Lungen verringern, wie interstitielle Lungenkrankheiten oder Skoliose. Spirometrie hilft, die Wirksamkeit der Behandlung bekannter Erkrankungen zu überwachen. Sie kann auch frühe Stadien von Lungenerkrankungen entdecken, bevor Symptome auftreten.
Was sind mögliche Ursachen für ungünstige Spirometrieergebnisse?
Niedrige Werte können auf obstruktive Erkrankungen wie Asthma oder COPD hinweisen, die den Luftfluss in den Atemwegen blockieren. Restriktive Lungenkrankheiten reduzieren das Lungenvolumen. Ursachen können Lungenfibrose, Brustdeformitäten oder fehlerhafte Atemtechnik während des Tests sein. Müdigkeit, Nervosität oder mangelnde Mitarbeit des Patienten können die Messwerte verfälschen.
Hinweis: Der Artikel ist informativ und ersetzt keine ärztliche Untersuchung.